Anatomy for Live
Buscar este blog
viernes, 11 de enero de 2013
Condromalacia rotuliana
La condromalacia rotuliana también conocida como condromalacia patelar es una enfermedad caracterizada por la degeneración de la superficie del cartílago que constituye la cápsula posterior de la rótula. Produce malestar o dolor sordo alrededor o detrás de la rótula, y es un padecimiento bastante común entre adultos jóvenes, especialmente jugadores de baloncesto, voley, fútbol, ciclistas, karatecas, tenistas, remeros, bailarines de ballet y corredores.
El dolor anterior de rodilla es un dolor sordo y se siente con mayor frecuencia:
El dolor anterior de rodilla es un dolor sordo y se siente con mayor frecuencia:
- Detrás de la rótula.
- Debajo de la rótula.
- A los lados de la rótula.
Un síntoma común es una sensación de rechinamiento o rozamiento cuando se flexiona la rodilla (cuando el tobillo se lleva más cerca a la parte posterior del muslo).
Los síntomas pueden ser más notorios:
- Con flexiones de rodilla profundas.
- Al bajar escaleras.
- Al correr cuesta abajo.
- Al pararse después de estar sentado por un rato.
Tratamiento
El reposo de la rodilla por un corto tiempo y tomar antinflamatorios no esteroides (AINES), como ibuprofeno, naproxeno o ácido acetilsalicílico (aspirin), pueden ayudar a aliviar el dolor.
Otros tratamientos o cuidados personales para el dolor anterior de rodilla son:
- Cambiar la forma de hacer ejercicio.
- Aprender y realizar ejercicios tanto para fortalecer como para estirar los cuádriceps y los músculos de la corva.
- Bajar de peso (si es necesario).
- Plantillas especiales y dispositivos de soporte para el calzado (dispositivos ortopédicos para las personas con pie plano).
- Usar cinta para realinear la rótula.
- Usar el calzado deportivo adecuado.
- Se puede retirar el cartílago de la rótula que ha sido dañado.
- Se pueden hacer cambios en los tendones para ayudar a que la rótula se mueva de manera más uniforme.
Osteopatía de pubis
La osteopatía dinámica de pubis, conocida también por pubalgia o entesitis pubiana, es el síndrome doloroso de la encrucijada pubiana (dolor referido en la zona del pubis). Dolor difuso que se instala durante semanas o meses primero al realizar actividades deportivas y después en la realización de las actividades de la vida diaria. A menudo lo que provoca el dolor es una hipermovilidad de la sínfisis púbica debida a:
- Laxitud en los ligamentos pubianos.
- Desequilibrio muscular entre Adductores y Recto Anterior del Abdomen.
- Déficit de movilidad en la articulación coxo-femoral y en la sacro-iliaca.
- Aumento de las fuerzas de cizallamiento en la sínfisis púbica.
- Anteversión pélvica (hiperlordosis lumbar, etc.)
Normalmente el origen de la pubalgia es deportivo, aunque en ocasiones (en un 10% de los casos) se debe a una Osteoartropatía Pubiana, en la que también se refieren dolores al pubis (también en deportistas).
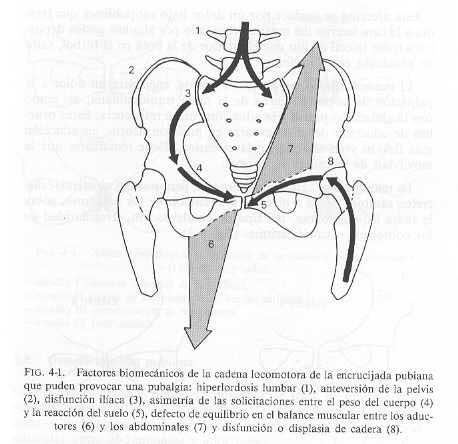
Generalmente la pubalgia se clasifica según dos formas clínicas:
- Osteoartropatía Pubiana Microtraumática o Pubalgia Traumática: acontece como consecuencia de un traumatismo o agresión en la sínfisis púbica. Puede ser por una caída sobre un pie que eleve una rama pubiana y provoque el cizallamiento del pubis con estiramiento de los ligamentos púbicos e incluso bloqueo de la rama pubiana en la parte superior. Una tensión súbita de los adductores puede también provocar un deterioro de los ligamentos y de las inserciones musculares pubianas.
- Pubalgia Crónica, que según la zona afectada se debe a una Patología osteo-tendino-muscular de los adductores (pubalgia baja) y/o a una Patología parietal-abdominal(pubalgia alta). La pelvis está sometida a tracciones musculares, de arriba abajo los músculos adductores (muy solicitados en deportistas) y de abajo a arriba los músculos abdominales (recto y oblicuos del abdomen). Se inflama la inserción del recto anterior del abdomen en la pubalgia alta y la de los adductores en la pubalgia baja.
Su incidencia es mayor en los varones, no debido a las diferencias morfológicas entre sexos, sino por las actividades “tradicionalmente” ligadas al género masculino. Se trata de una enfermedad ocupacional que incide principalmente a los futbolistas (50% de los casos), seguidos de los corredores de larga distancia, jugadores de rugby, ciclistas y levantadores de peso.
Es importante para su diagnóstico tener en cuenta otros factores que pueden causar dolor en el pubis, tales como coxartrosis precoz en el deportista, dolor en los ligamentos sacroiliacos e ileolumbares, hernias discales de L1 L2 L3 pueden dar dolor en el pubis así como dolores viscerales de origen renal o genito-urinario.
Los estudios realizados hasta la fecha apuntan a una serie de factores desencadenantes en el desarrollo de la pubalgia usualmente clasificados en dos grandes grupos:
- Factores Intrínsecos: Acortamiento de los miembros inferiores
Displasia de cadera
Hiperlordosis Lumbar
Espondilolisis
Deficiencias de la pared abdominal
Displasia de cadera
Hiperlordosis Lumbar
Espondilolisis
Deficiencias de la pared abdominal
- Factores Extrínsecos: Mala calidad del terreno deportivo (resbaladizo o pesado)
Sobreentrenamiento
Mala programación del entrenamiento
Gestos técnicos defectuosos
Mala realización del calentamiento y vuelta a la calma.
Sobreentrenamiento
Mala programación del entrenamiento
Gestos técnicos defectuosos
Mala realización del calentamiento y vuelta a la calma.
CUADROS CLÍNICOS DE LA PATOLOGÍA
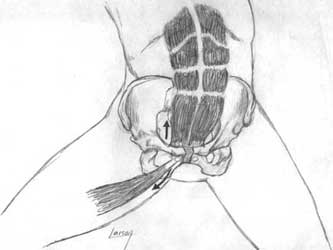
PREVENCIÓN DE LA PUBALGIA
Siendo la pubalgia una lesión tan incapacitante debemos prevenirla y para ello es necesaria la estrecha colaboración entre atleta, entrenador, médico y fisioterapeuta. La prevención pasa por un entrenamiento programado y progresivo en el que deben ser prevenidos y tratados todos los factores predisponentes.
El buen trabajo de la musculatura abdominal y los estiramientos de los adductores y los isquitibiales debe ser realizado en todos los entrenamientos para conseguir que el atleta tenga un adecuado equilibrio muscular. Algunos preparadores deportivos aconsejan llevar a cabo estos ejercicios de manera muy seria al comienzo de la temporada como medida preventiva.
Algunas normas terapéuticas:
- Al aparecer una lumbalgia el paciente deberá guardar reposo deportivo completo y suficientemente prolongado, entre 40 y 90 días, para que se recupere cualquier afección tendinosa.
- Los antiinflamatorios deben ser prescritos por el médico y preferentemente han de ser no esteroideos, se han de administrar en dosis moderadas y decrecientes durante 20 ó 25 días para que sean eficaces a nivel de cualquier elemento tendinoso afectado.
- Antes de volver a los entrenamientos se ha de llevar a cabo la tonificación y el fortalecimiento muscular.
- El retorno a la actividad deportiva ha de ser progresivo y programado.
- El tratamiento quirúrgico es reservado para aquellos pacientes en que el tratamiento médico y fisioterapéutico no es fructuoso tras aproximadamente tres meses.
- Al aparecer una lumbalgia el paciente deberá guardar reposo deportivo completo y suficientemente prolongado, entre 40 y 90 días, para que se recupere cualquier afección tendinosa.
- Los antiinflamatorios deben ser prescritos por el médico y preferentemente han de ser no esteroideos, se han de administrar en dosis moderadas y decrecientes durante 20 ó 25 días para que sean eficaces a nivel de cualquier elemento tendinoso afectado.
- Antes de volver a los entrenamientos se ha de llevar a cabo la tonificación y el fortalecimiento muscular.
- El retorno a la actividad deportiva ha de ser progresivo y programado.
- El tratamiento quirúrgico es reservado para aquellos pacientes en que el tratamiento médico y fisioterapéutico no es fructuoso tras aproximadamente tres meses.
TRATAMIENTO FISIOTERAPÉUTICO DE LA PUBALGIA
Se plantea primero un tratamiento conservador basado en el cese de la actividad deportiva y la implantación de un buen plan de fisioterapia que conste de:
- Trabajo isométrico de adductores, abductores, recto anterior abdomen y oblicuos.
- Elongación por posturas excéntricas de isquiotibiales, abdominales, adductores y psoas (los estiramientos analíticos suelen ser demasiado dolorosos).
- Electroterapia (EMS, US, magnetoterapia y láser).
- Masoterapia y Cyriax en adductores y abdominales.
- Frío tras la sesión de fisioterapia.
- Elongación por posturas excéntricas de isquiotibiales, abdominales, adductores y psoas (los estiramientos analíticos suelen ser demasiado dolorosos).
- Electroterapia (EMS, US, magnetoterapia y láser).
- Masoterapia y Cyriax en adductores y abdominales.
- Frío tras la sesión de fisioterapia.
Un tratamiento osteopático con normalizaciones del pubis, iliaco, columna lumbar y miembro inferior también sería aconsejable.
1) Trabajo isométrico de los adductores:
Las rodillas tienden a acercarse, los codos del fisioterapeuta se oponen a ello.
10seg de contracción suave y 10seg de reposo.
Realizar 10 repeticiones.

Las rodillas tienden a acercarse, los codos del fisioterapeuta se oponen a ello.
10seg de contracción suave y 10seg de reposo.
Realizar 10 repeticiones.

2) Trabajo isométrico de los abductores:
Las rodillas tienden a separarse, los codos del fisioterapeuta se oponen a ello.
10seg de contracción y 10seg de reposo.
Realizar 10 repeticiones.
Las rodillas tienden a separarse, los codos del fisioterapeuta se oponen a ello.
10seg de contracción y 10seg de reposo.
Realizar 10 repeticiones.

3) Trabajo isométrico de los rectos del abdomen:
Decúbito supino, rodillas flexionadas, talones en el suelo, las puntas de los dedos no superan la rótula para evitar el trabajo del psoas. Elevar ligeramente los hombros del suelo.
10seg de contracción y 10seg de reposo.
Realizar 10 repeticiones.
Decúbito supino, rodillas flexionadas, talones en el suelo, las puntas de los dedos no superan la rótula para evitar el trabajo del psoas. Elevar ligeramente los hombros del suelo.
10seg de contracción y 10seg de reposo.
Realizar 10 repeticiones.

4) Trabajo isométrico de los oblicuos:
Posición como la anterior. Elevar ligeramente el hombro en dirección a la rodilla contralateral. Trabajar ambos lados.
10seg de contracción y 10seg de reposo.
Realizar 10 repeticiones.
Posición como la anterior. Elevar ligeramente el hombro en dirección a la rodilla contralateral. Trabajar ambos lados.
10seg de contracción y 10seg de reposo.
Realizar 10 repeticiones.

5) Tratamiento por posturas excéntricas
Realizado después del trabajo isométrico, es soportado mucho mejor por el paciente y la recuperación es más rápida. Los músculos puestos en tensión durante varios minutos de manera constante se fatigan y abandonan su tensión excesiva. La vaina del músculo podrá, a partir de ese instante, alargarse y el músculo recuperará su longitud.
a) Postura de la cadena posterior: (cuadrado lumbar, isquiostibiales, tríceps sural)
Decúbito supino, piernas a 90º, pies y tobillos a 90º, el mentón hacia dentro.
La columna lumbar y la pelvis en el suelo bien alineadas y rodillas sin flexionar.
Esta postura se tiene que mantener 5 minutos

a) Postura de la cadena posterior: (cuadrado lumbar, isquiostibiales, tríceps sural)
Decúbito supino, piernas a 90º, pies y tobillos a 90º, el mentón hacia dentro.
La columna lumbar y la pelvis en el suelo bien alineadas y rodillas sin flexionar.
Esta postura se tiene que mantener 5 minutos

b) Postura del psoas:
Estiramiento analítico. El paciente se sitúa en bipedestación a unos 30cm de un banco, manteniendo el tronco recto en todo momento y los brazos a lo largo del cuerpo colocará un pie encima del banco flexionando la rodilla del mismo lado. Desde esta posición colocará la pierna de abajo en ligera rotación interna y se inclinará hacia delante.
Duración: de 2 a 3 minutos para cada psoas.
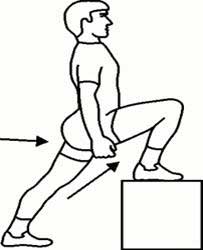
Estiramiento analítico. El paciente se sitúa en bipedestación a unos 30cm de un banco, manteniendo el tronco recto en todo momento y los brazos a lo largo del cuerpo colocará un pie encima del banco flexionando la rodilla del mismo lado. Desde esta posición colocará la pierna de abajo en ligera rotación interna y se inclinará hacia delante.
Duración: de 2 a 3 minutos para cada psoas.

c) Postura de los adductores y del cuadriceps:
Sentado, piernas extendidas, colocar una pierna en abducción (posición de saltador de vallas). El sujeto debe mantenerse bien recto. Regula la tensión de los adductores haciendo retroceder más o menos la rodilla interesada.
Duración: de 2 a 3 minutos para cada lado.

Sentado, piernas extendidas, colocar una pierna en abducción (posición de saltador de vallas). El sujeto debe mantenerse bien recto. Regula la tensión de los adductores haciendo retroceder más o menos la rodilla interesada.
Duración: de 2 a 3 minutos para cada lado.

d) Postura de los abdominales:
Las inserciones bajas de los abdominales tienen igualmente necesidad de reforzarse con esta postura. Decúbito supino sobre un rodillo, piernas estiradas, pies en contacto con el suelo por los talones. Los brazos están en prolongación con el tronco, o bien con las manos detrás de la nuca, o con los brazos estirados.
Duración: de 3 a 5 minutos.

Las inserciones bajas de los abdominales tienen igualmente necesidad de reforzarse con esta postura. Decúbito supino sobre un rodillo, piernas estiradas, pies en contacto con el suelo por los talones. Los brazos están en prolongación con el tronco, o bien con las manos detrás de la nuca, o con los brazos estirados.
Duración: de 3 a 5 minutos.

NOTAS FINALES
La realización de estiramientos activos de los adductores suele ser dolorosa y es por eso por lo que la adopción de posturas excéntricas da mejores resultados y con menos molestias. Si el dolor permite la realización de estiramientos es importante recordar que no solo hay que estirar el Adductor Medio, el mayor y el menor también deben ser estirados, pues ellos también son posibles causantes de una pubalgia.
En algunos casos de Pubalgia Alta los deportistas afectados admiten haber superado la enfermedad únicamente con la realización de muchos abdominales al día (algunos afirman que realizaron más de mil abdominales diarios). Es interesante repetir a estas alturas que si al realizar ejercicios de tonificación abdominal aparece mucho dolor (suele ocurrir) basta con elevar los hombros del suelo unos 10cm unilateral o bilateralmente dependiendo de si queremos tonificar el Recto Anterior o los Oblicuos.
Insisto finalmente en lo fundamental que es el reposo deportivo en esta patología. Merece la pena estar tres meses sin hacer deporte y poder seguir haciéndolo después sin pasar por el quirófano. Una buena pretemporada teniendo en cuenta todos estos ejercicios evitará la aparición de la patología, así como la realización de un buen calentamiento y una buena vuelta a la calma. Tomáoslo en serio, ¡merece la pena!
BIBLIOGRAFÍA
- R.Danowski y J.C. Chanussot, Traumatología del Deporte. MASSON 1992.
- Christian Gal, La Pubalgia: prevención y tratamiento. PAIDOTRIBO 2001.
- Rev.Int.Med.Ciencias de la Actividad Física y el Deporte, núm. 6, Oct 2006.
- www.mundoatletismo.com
- www.efdeportes.com
- www.sportsinjurybulletin.com
- Apuntes de clase de la asignatura “Fisioterapia en el Deporte” impartida por el Prof. D. Enrique Rodríguez González en la EUEF S. Juan de Dios (Madrid).
EL TENDÓN ROTULIANO
El tendón rotuliano es la
continuación del tendón del cuadriceps femoral por debajo de la rótula. Se
inserta por un lado en la rótula y por otro en la tuberosidad tibial, por lo
tanto tiene la particularidad de que une dos estructuras óseas. El tendón rotuliano o patelar es uno de los más potentes del cuerpo humano, tiene unos 4
ó 5 centímetros de largo, por algo menos de 3 de ancho y aproximadamente uno de
grosor.
El tendón rotuliano junto con
el tendón del cuadriceps participa en el movimiento de la rodilla y hacen
posible la extensión de la pierna cuando se contrae el músculo cuadriceps. Es
una estructura fundamental para mantenernos de pie frente a la gravedad,
necesario para caminar, correr y saltar.
Las principales enfermedades
que le afectan son la rotura del tendón rotuliano que puede ser total o parcial,
ocurren generalmente en personas menores de cuarenta años y si no se reparan
con cirugía ocasionan retracción y atrofia del músculo cuadriceps. También
puede afectarse por tendinitis, proceso que se conoce como Rodilla del
saltador.
Podríamos clasificar las lesiones del tendón de rotuliano en los
siguientes grupos:
- Roturas del Tendón
Cuando el tendón rotuliano se
rompe lo hace frecuentemente de forma completa y brusca. Lo más frecuente es
que el paciente note un dolor fuerte y agudo. A veces se escucha el desgarro
del tendón. A partir de ese momento no se puede ni caminar. En pacientes
veteranos es más común la Rotura del Tendón del Cuadriceps.
Es una lesión poco frecuente
pero puede verse en fútbol, baloncesto, balonmano, squash, o saltos.
Un traumatólogo con
experiencia puede diagnosticar la rotura simplemente con la historia que relata
el paciente y la exploración física, donde puede notarse un ascenso de la
rótula. Aún así se hace rutinariamente ecografía o resonancia magnética para
conocer exactamente cómo está el tendón roto.
El tratamiento quirúrgico es
el más satisfactorio. En casos de pacientes con muchos riesgos que
contraindiquen que el paciente pase por el quirófano el tratamiento consiste en
la inmovilización (unas 6 semanas) y posterior rehabilitación de la fuerza. La mayoría de los
pacientes son operados. La reparación abierta es la técnica que ofrece unos
mejores resultados de cara a la vuelta al nivel previo de ejercicio. Se hace
una reparación, reanclando el tendón al polo inferior de la rótula, y
reforzando de diferentes maneras esa zona. En algunos enfermos con gran
degeneración es necesario utilizar injertos o plastias con algún tendón próximo
como el semitendinoso.
- Tendinopatías
El dolor crónico en el tendón
rotuliano debe recibir esta denominación. Es frecuente en deportes en los que
exista fundamentalmente la carrera y el salto. Como consecuencia del gesto
deportivo repetido una y otra vez aparece la lesión, considerándose por lo
tanto una lesión por sobreuso. La localización más típica es la zona proximal
del tendón, en su zona de inserción en la rótula. Dicho cuadro recibe el nombre
de Rodilla del Saltador.
Los periodos de descanso
hacen mejorar los síntomas pero cada vez que se vuelve a una actividad normal,
o habitual, reaparecen los mismos e incluso se agravan.
El diagnóstico es fácil, con
dolor a la palpación, engrosamiento fusiforme del tendón, o presencia de
nódulos. En casos de peritendinitis aguda puede existir chasquido con el
movimiento. Siempre hay que realizar radiografías simples de la rodilla,
para ver la morfología y posición de la rotula. La ecografía o la resonancia
magnética ayudan a definir el estado del tendón, valorar si hay alguna
rotura o quiste intratendinoso, a ver si existe un engrosamiento mayor o menor
del peritendón y aumento o no del líquido entre el mismo y el tendón. La
resonancia además puede evidenciar otras lesiones intraarticulares asociadas.
En fases agudas el
tratamiento debe basarse en medidas conservadoras de frío, elevación,
compresión y reposo o modificación de la actividad. En referencia a este último
punto los síntomas son menores o inexistentes en bicicleta, piscina o elíptica,
según en cada caso. Debe evitarse el gesto del salto mientras el paciente esta
sintomático.
En los casos de mucho dolor y
siendo necesaria la participación en alguna competición, puede utilizarse la infiltración
con corticoides, pero no debe repetirse en más de tres ocasiones, porque podría
debilitar el tendón y favorecer una rotura.
El tratamiento de
fisioterapia que más ha demostrado su utilidad en recuperar un tendón con este
problema es el Protocolo de Ejercicios Excéntricos que deben hacerse a
diario durante 6 a 12 semanas, y con carga progresiva. Consiste en realizar
flexiones (semisentadilla) con bajada lenta solamente con una pierna, que es la
que trabaja en excéntrico el tendón.
En casos rebeldes se opta por
añadir terapias más agresivas como las Ondas de Choque Extracorpóreas o
la EPI. La combinación ondas de choque con excéntricos ha demostrado ser
superior a cada uno por separado.
Las infiltraciones con
factores de crecimiento plaquetarios o plasma rico en plaquetas (PRP) no han
demostrado todavía buenos resultados en esta patología, y parece ser más útil
en los casos de roturas parciales con tendencia a no cicatrizar.
La cirugía está indicada a
partir de los 6 meses de tratamiento conservador bien realizado. Las técnicas
consisten en liberar bien el tendón de las adherencias que lo cubren, abrir la
el peritendon, y en casos de tendinosis, resección de las áreas patológicas si
son macroscópicas o hacer tenotomías longitudinales si no son muy evidentes.
Nosotros realizamos microtenotomias con terminal de radiofrecuencia (Topaz)
en los tendones afectados de tendinosis.
La vuelta a una vida normal
se sitúa en alrededor de 6 semanas, pero la actividad física debe ir
reanudándose muy lentamente, haciendo especial hincapié en el fortalecimiento y
maduración del tejido del tendón operado. El nivel previo puede tardar en
alcanzarse aproximadamente un año, aunque se empieza a correr antes. El tendón
queda engrosado tras la intervención pero deja de ser doloroso. La readaptación
a la actividad en atletas de alto nivel es muy larga.
- Debemos hacer una mención especial a la patología del tendón rotuliano en pacientes que han sido operados del Ligamento Cruzado Anterior (LCA) utilizando como zona de injerto el tercio central del tendón patelar (Técnica de HTH autólogo). Son casos que deben evaluarse detenidamente para intentar resolver los problemas para arrodillarse o acuclillarse que en ocasiones presentan estos pacientes tiempo después de su operación del ligamento.
El Latigazo Cervical
Miles de víctimas leves de algunas colisiones consideradas de poca monta, de esas que no aparecen normalmente en las grandes estadísticas pero que sufren a diario muchos conductores y sus acompañantes. Se trata de la lesión por latigazo cervical, que puede llegar a afectar a casi un 30% de los siniestrados. Pero, ¿qué es el latigazo cervical? Con ese nombre se conoce el mecanismo por el cual algunas de las estructuras que forman el cuello experimentan unos súbitos movimientos que los médicos denominan “hiperflexión e hiperextensión bifásicas”. Es decir, que cuando el conductor o sus acompañantes reciben un golpe en el coche, es fácil que algunos músculos del cuello se compriman por un lado y se estiren por el lado opuesto, volviendo luego a su posición inicial, como si se agitara un látigo en el aire al más puro estilo de Indiana Jones. De ahí, el nombre que recibe este fenómeno, que resulta especialmente grave en las colisiones por alcance, incluso a bajas velocidades, y en los choques laterales. En realidad, el latigazo no es más que un mecanismo, pero cuando este se produce de forma casi instantánea, el cuello tiende a lesionarse. Para comprender el posible alcance de una lesión por latigazo cervical hay que tener en cuenta que el cuello es un estrecho canal móvil formado por vértebras, articulaciones, ligamentos y músculos por el que pasan nervios, vasos sanguíneos, el esófago, la traquea y la médula. Con todo eso metido ahí dentro, no hay que ser muy hábil para entender que una aceleración brusca o una desaceleración repentina, como la que se experimenta hasta en la menor de las colisiones, dañe algunas de las estructuras que componen el cuello, tanto en la musculatura como en alguna que otra vértebra que puede acabar rompiéndose por aplastamiento.
 |
| Músculos del cuello |
¿Cómo prevenir el latigazo cervical?
 |
| Alcance por detrás |
¿Vale la pena pasar este calvario? En absoluto. Sin embargo, aunque la tecnología nos ayuda cada vez más a mitigar el problema del latigazo cervical con la presencia creciente de reposacabezas activos en los vehículos, lo cierto es que todavía queda mucho terreno por recorrer hasta que la protección que se ofrezca a la cabeza sea tan eficaz como resulta el cinturón de seguridad sujetando el tronco del conductor y sus acompañantes. Precisamente por esto, los mejores consejos que se pueden dar para evitar las lesiones derivadas de un latigazo cervical son los siguientes:
■Sentarnos adecuadamente. Una mala posición en el asiento, como la que adoptan involuntariamente nuestros acompañantes cuando caen dormidos o como la que toman muchos conductores al agarrar el volante con una sola mano, puede agravar las lesiones debidas a un latigazo cervical.
■Mantener la distancia de seguridad. Si en un mal momento el conductor que nos sigue a medio palmo de distancia nos alcanza, seguramente nos llevaremos un buen latigazo. Pero si nosotros no hemos guardado una distancia de seguridad suficiente, lo más seguro es que acabemos empotrando a un pobre infeliz que no tiene la culpa de que nosotros estemos ahí y, además, agravaremos nuestra lesión por forzar el cuello no con un latigazo, sino con dos. Esto sucede de forma habitual cuando hay retenciones de tráfico y los conductores no dejan un espacio suficiente entre vehículos. Llega un conductor despistado, choca con el último coche de la fila y este a su vez empotra al siguiente: Doble latigazo cervical, casi garantizado
. ■Anticiparnos al problema. Si nos acostumbramos a observar nuestro entorno, especialmente los vehículos que nos siguen, seremos capaces de predecir y hasta de contemplar en tiempo real una colisión por alcance. Aunque no sea plato de buen gusto, nos puede venir bien saber que alguien está a punto de colisionar contra nosotros para proteger nuestro cuello. ¿Cómo? Poniendo en tensión la musculatura del cuello, lo que formará un cojín cervical natural que hasta cierto punto nos protegerá. Si, después de todo, hemos sufrido una colisión por alcance, no estará nunca de más que nos vea un médico. Hay que tener en cuenta que una lesión derivada de un latigazo cervical no siempre se manifiesta de forma inmediata, sino que puede quedar latente y aparecer al cabo de unas horas o incluso un día después, en forma de dolor y rigidez muscular. Cuanto antes zanjemos el tema sanitario, mejor. Y, por si hay alguien que no es demasiado amigo de acudir a la consulta, cuanto antes tengamos un certificado médico que explique lo ocurrido, más claramente podremos argumentar sobre nuestra lesión ante las aseguradoras.
Suscribirse a:
Entradas (Atom)




